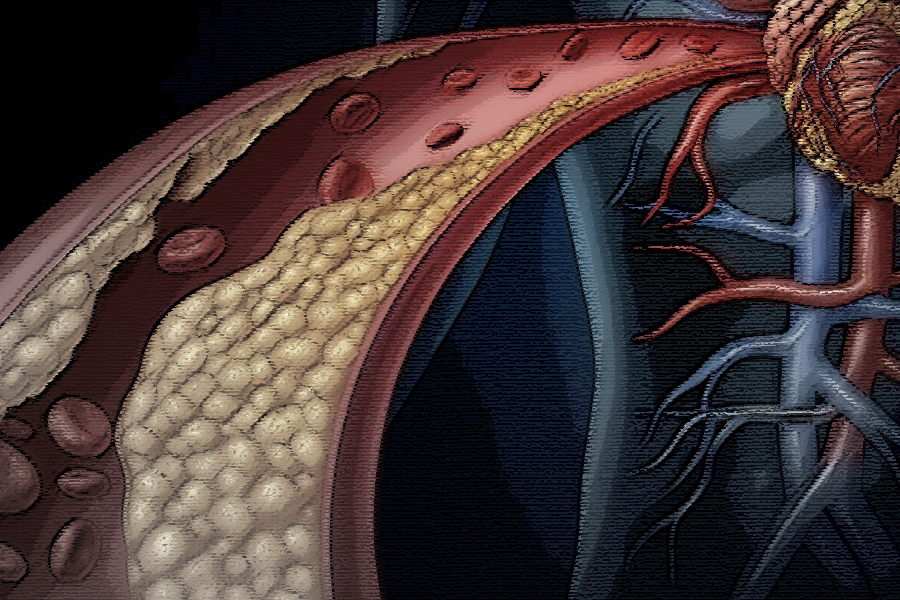
En las últimas décadas, pocas intervenciones en medicina cardiovascular han demostrado un impacto tan consistente y contundente como las estatinas. Desde la introducción de fármacos como la atorvastatina y la rosuvastatina, la reducción del colesterol LDL dejó de ser solo un objetivo bioquímico para convertirse en una estrategia central de prevención de eventos mayores como el infarto de miocardio, el accidente cerebrovascular y la muerte. Sin embargo, a pesar de la solidez de la evidencia, persiste una notable resistencia por parte de muchos pacientes a iniciar o mantener este tratamiento.
Las razones de esta resistencia son múltiples. Por un lado, existe una percepción amplificada de los efectos adversos, particularmente la mialgia, muchas veces influida por información no siempre rigurosa difundida en medios o redes sociales. Por otro, el carácter “preventivo” del tratamiento —en pacientes que muchas veces se sienten sanos— conspira contra la adherencia: resulta difícil sostener en el tiempo una medicación cuyos beneficios no son inmediatamente perceptibles. A esto se suma una comunicación médica que, en ocasiones, no logra transmitir con claridad la magnitud del beneficio ni el riesgo real de no tratarse.
Lo cierto es que la evidencia acumulada en estudios clínicos y metaanálisis es contundente: por cada reducción significativa del LDL, se observa una disminución proporcional del riesgo de eventos cardiovasculares mayores. En prevención secundaria, el beneficio es indiscutible; en prevención primaria, especialmente en pacientes con riesgo elevado, el impacto también es clínicamente relevante. No se trata solo de números: se trata de evitar infartos, ACV, discapacidad y muerte.
La contracara de esta evidencia es igualmente clara y, a menudo, subestimada: no tomar estatinas cuando están indicadas implica aceptar un riesgo evitable. En pacientes con enfermedad cardiovascular establecida, la suspensión del tratamiento se asocia a un aumento significativo de eventos recurrentes. En aquellos con alto riesgo, la falta de tratamiento perpetúa la progresión de la aterosclerosis de forma silenciosa pero constante. El costo de esta decisión no es abstracto: se traduce en internaciones, procedimientos invasivos, deterioro de la calidad de vida y, en muchos casos, muerte prematura.
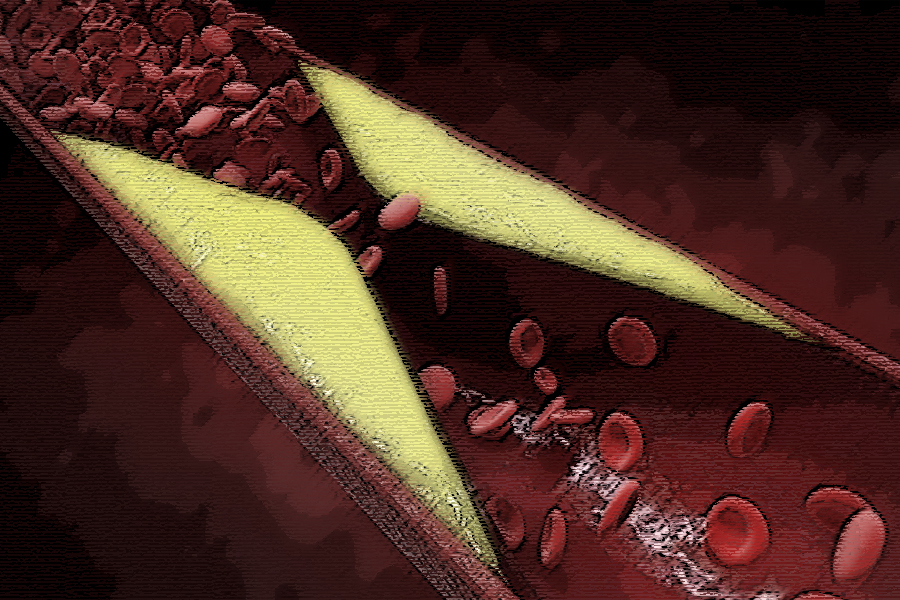
Es fundamental, entonces, cambiar el enfoque. No se trata de “convencer” al paciente, sino de construir una decisión informada. Esto implica escuchar sus temores, validar sus dudas y ofrecer información clara, basada en evidencia. También supone individualizar el tratamiento, ajustar dosis, cambiar de molécula si es necesario y acompañar en el seguimiento. La adherencia no se impone: se construye. En definitiva, la discusión sobre las estatinas no debería centrarse en sus efectos adversos potenciales —generalmente infrecuentes y reversibles— sino en el enorme beneficio que ofrecen y en el riesgo concreto de prescindir de ellas. En medicina, pocas decisiones son tan claramente favorables cuando están bien indicadas. El desafío no es científico, sino comunicacional y humano.